シリーズ「がんの正体に迫る」その3~良性腫瘍と悪性腫瘍
ずいぶん間が空いてしまいましたが、「がんの正体に迫る」シリーズを再開します。以前に掲載した記事は↓↓↓です。
「がんの正体に迫る」プロローグ ~21世紀は癌の世紀?
「がんの正体に迫る」その1 ~「癌」関連投稿インデックス
「がんの正体に迫る」その2 ~ グラフで見る癌の現状
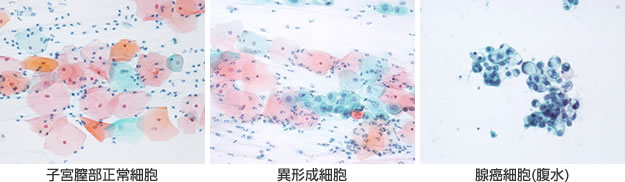
今日は、悪性腫瘍と良性腫瘍の違いについてです。最初に、ある医師が研修医として手術に立ち会った際の回顧談を紹介します。
『~手術で切除した腫瘍を見たときに先輩の先生たちの誰かがが「あー、これは典型的ながんやなぁー」とか「これは良性っぽいね」と必ず言います。そして彼以外のすべての先生が「うんうん」といった感じで納得するのです。~』
応援よろしくお願いします

その後、自分でも症例を経験し、先輩の先生に説明してもらったりするうちに、彼もだんだん分かるようになって来たとのことです。これは執刀医なら誰でも経験することだそうです。
癌を切除するときに見たり触ったりした印象をまとめると、ポイントは以下の2点になります。
【1】がんには独特の硬さがある
がんは正常の組織に比べると硬いのですが、硬ければ硬いほどがんを疑うかというと、そうでも無く、小石のようにカチコチだったり石灰化したりしている場合はほとんどが良性です。さらに、柔らかすぎるもの、中に水がたまった様なふにゃふにゃしているもの、グミのような弾性に富んだ柔らかいものも、良性であることが多いのです。
【2】悪性腫瘍は境界のカタチがギザギザである
腫瘍の周辺が、カプセルに包まれた様につるっとしている場合には、良性であることが大半です。悪性の場合には、辺縁がギザギザしていて境界がはっきりしていないことが多くなっています。
この2点が医師の経験に裏打ちされた感覚のようですが、敢えて一言で表現すると、悪性か良性かを区別するときの視点は、「その細胞が分をわきまえているかどうか?」なのだそうです。例えば、爪は爪先の方に向かって伸びる決まりに従っており、指先全体を爪が包んでしまうことはありません。 良性腫瘍のひとつに「脂肪腫」と呼ばれるものがありますが、これが増えるのは脂肪組織の中だけで、腫瘍の細胞が筋肉や骨の中に食い込んで大きくなっていくことはありません。このように、生体においては、それぞれの細胞によってその増殖の仕方には決まりや規律があるわけです。
ところが、悪性腫瘍は“からだのルール”はお構いなしに増えていきます。胃の内側の粘膜にできたがんも、進行すると胃の壁を突き破って膵臓へと浸潤することもあるわけです。こんなことは、良性の腫瘍では起こらないことです。
つまり、浸潤性発育を行うか否か?が悪性と良性を分類する際の最も重要なポイントであり、悪性腫瘍=浸潤がんと言っていいでしょう。
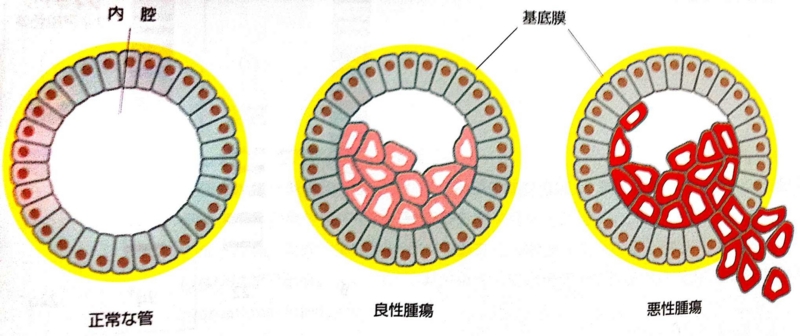
では、なぜ悪性腫瘍だけが浸潤していくのか?
すべての多細胞生物は、細胞や組織の隙間に細胞外基質(別名細胞外マトリックス)を持っています。種として決められたカタチの生体を保てるのも細胞外基質のおかげです。この細胞外基質はがん細胞の浸潤の障害になります。したがって、悪性腫瘍は細胞周辺の細胞外基質の分解する酵素(=タンパク質)を病巣内で大量につくります。この分解酵素を活用して、がん細胞は原病巣の基底膜をまず通り抜け、次に細胞外マトリクスを破壊し、さらに血管やリンパ管に到達すると、同様にその基底膜を破壊して管内に侵入して、全身にがん細胞をばらまいていくことになります。
つまり、悪性腫瘍は健全な細胞では産生されないタンパク質をつくることで、その生体本来の秩序を崩し、前述の医師が述懐している「見て触ればだいたい分かる」という悪性腫瘍の特徴を呈しているわけです。
だとすれば、「かなり良性っぽい」と手術後に執刀医が感じたがんは「非浸潤がん」だったということになります。浸潤がなければリンパ管や血管に侵入することはなく、転移も生じない・・・、したがって「非浸潤がん」は患者の命を奪うおそれのない腫瘍だったと言えます。しかし『すべての「浸潤がん」は「非浸潤がん」の時期を経ているため、「非浸潤がん」を放置した場合、早晩「浸潤がん」に進展することも予想される・・・、よって「非浸潤がん」といえども発見した時点での治療が必要である』との認識が一種の医学理論としてお墨付きを得ています。このようにして、実は良性腫瘍であったのに切除手術を施されているケースはかなりの数に昇っているのではないでしょうか。
しかし「非浸潤がん」がいつ「浸潤がん」に変わるのか?、どれくらいの頻度で「浸潤がん」へと進展するのか?・・・などは、医師自身が『未来永劫わからないであろう』と平然と言っているのです。翻って考えてみて、いつ変わるか分からないと言うのであれば、「非浸潤がん」のステップを経て「浸潤がん」に成長するというのは、どうやって証明されるのか、大いに疑問が残ります。
癌が疑われた際の病理検査は、確かに実際に患部を見て判定するわけではありません。したがって、技術的にも難度が高いことは一定理解できます。しかし、不完全な理論に強迫的に縛られている限り、病理検査の技術の進展、さらにはその土台を成すがんが浸潤していく原因の解明に向けては、医者や病理学者自身がブレーキを踏み続けているような気がしてなりません。
トラックバック
このエントリーのトラックバックURL:
http://www.seibutsushi.net/blog/2013/08/1415.html/trackback
